隨著民眾健康意識抬頭,健康檢查中的腸胃鏡成了重要的例行性檢查項目,但同時也是許多人心中恐懼害怕的魔王項目之一。傳統照胃鏡時患者很容易作嘔,照大腸鏡時因腸道壁受到壓迫刺激,腹部會產生劇烈疼痛,常令患者在檢查過程中痛苦難耐,甚至痛到無法忍受而中途放棄,預約下次檢查的意願大幅降低。為了幫助民眾克服內視鏡檢查的痛苦,多麗診所特別引進德國先進的TCI標靶舒眠麻醉儀器,配合資深專業的麻醉醫師精準給藥,讓患者全程保持在非常安全穩定的淺眠狀態,讓患者在舒服、放鬆、無痛的狀況下完成所有胃鏡及大腸鏡檢查,輕鬆解決健檢大魔王。

傳統內視鏡(胃鏡與大腸鏡)與無痛內視鏡檢查之間的差別僅在於「舒眠麻醉藥劑」的使用,其餘步驟皆相同。內視鏡,從嘴巴進入的,是胃鏡,從肛門進入的是大腸鏡。
曾做過傳統沒有麻醉的胃鏡或大腸鏡檢查的民眾,大都不願意在仍然清醒的狀態下再次承受這樣不適與疼痛,因此拒絕再次檢査。
傳統胃鏡檢查最讓人感覺難受是吞管子與打入空氣。
吞管子必須克服咽喉反射所引起的噁心、想吐感覺,這是異物在咽喉時所引發的自然反應,稱「咽喉反射(gag reflex)」。另外,檢查時管子摩擦咽喉、食道而疼痛出血,打空氣時對食道、胃的撐開,都有可能讓民眾難以忍受。一般的胃鏡檢查只需4~6分鐘,民眾或許還能勉強接受,對於更久、更深的檢查與切片,讓部分民眾有「生不如死」的感受。胃鏡檢查時間通常較短,痛苦感覺並不如大腸鏡來得強烈。
民眾對傳統大腸鏡檢查的恐懼,比起傳統胃鏡有過之而無不及。 傳統大腸鏡的不舒服,主因在於需要經常打入空氣把大腸撐開,讓大腸內膜更容易觀察。另外,大腸非直線,大腸鏡必需隨彎曲的腸道前進,從肛門進入,經直腸、乙狀結腸、降結腸、橫結腸、升結腸、盲腸直到闌尾,長度超過1公尺。傳統大腸鏡因為深入、轉彎、充氣,常會壓迫、牽扯、拉緊腸壁外層,讓民眾感覺想解便、腸子絞痛、腹脹等,承受比胃鏡更多的疼痛。


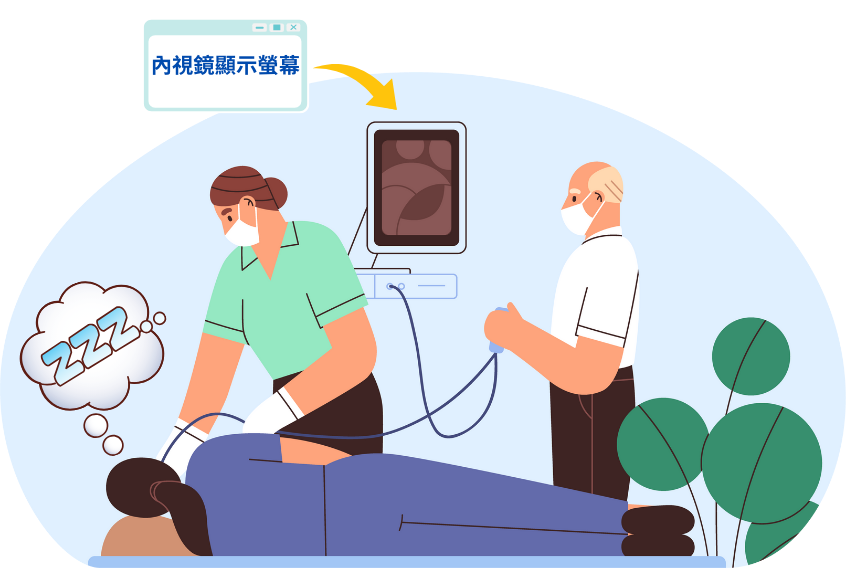
對於無痛內視鏡檢的安全性,曾在國內引起廣泛討論,長久以來,部分學界認為「痛是警訊」,認為無痛大腸鏡會提高腸穿孔機率。然而國內外的臨床應用經驗顯示,腸穿孔、併發症並未增加,反而降低民眾受檢時疼痛與不適感。 無痛內視鏡檢查(包含胃鏡與大腸鏡)之所以無痛,秘訣在藉由靜脈注射進行舒眠麻醉,讓病患的痛覺消失。使用的藥物主要以安眠藥物與止痛藥為主,此種麻醉方式又稱「舒眠麻醉」,屬安全性極高的淺層麻醉,約歷時20分鐘。
由於胃鏡與大腸鏡皆屬高度侵入性的檢查與治療,有很多民眾會產生極大的疼痛與不適,加上對於檢查的不確定性與異物在體內鑽動的恐懼,有些民眾甚至因而引發血壓升高、腦壓升高、心肺負荷增加等生理反應,增添內視鏡檢查的風險。因此,舒眠麻醉是絕佳的解決方案。
舒眠麻醉主要是為了讓病患減少恐懼與疼痛,以滿足檢查或治療的目的,同時因為病患放鬆,醫師運鏡過程、施行檢查與處理病灶更能穩定進行。
正常情況下,麻醉併發症很少發生,但還是有可能發生藥物過敏、心肺功能有變化(心跳、血壓、血氧濃度等)等等危機或其它偶發性變化,需麻醉醫師在旁隨時監控。
在無痛內視鏡的檢查過程,全程有麻醉醫師在旁觀察、監控民眾的生命跡象,包含心跳、血壓、脈搏、血氧等,若因檢查治療時間需要延長,麻醉醫師也會適時添加麻醉劑。總而言之,麻醉醫師掌控現場,讓執行內視鏡檢查的醫師可以無後顧之憂、專心一意檢查與治療。無痛內視鏡檢查最大的好處是,醫師可全神專注於檢查,也可能可以縮短檢查的時間。但相對而言,醫師的操作手法需更謹慎,唯有純熟的技巧,才能讓無痛檢查錦上添花。
在進行舒眠無痛腸胃鏡前,需由醫護人員進行術前身體評估,確實溝通後方能施行。由於內視鏡儀器技術不斷進步,檢查或治療愈來愈精準可靠,建議民眾可多加利用無痛內視鏡檢查,在無痛狀態下找出正確病因並及早治療, 以維護腸胃道的健康。

| 星期 | 一 | 二 | 三 | 四 | 五 | 六 | 日 |
| 早 上 09:00 | 12:00 |
休 | 特約門診 |
特約門診
|
特約門診 | 特約門診 | 痔瘡外科 | 休 |
| 下 午 15:00 | 18:00 |
休 | 腸胃內科 |
打呼止鼾
16:00-20:00
|
痔瘡外科 | 打呼止鼾 |
泌尿專科
14:00-17:00
|
休 |
| 晚 上 1800 | 21:00 |
休 |
腸胃內科
18:00-19:00
|
痔瘡外科 | 痔瘡外科 | 泌尿專科 | 休 | 休 |